اگزما در دوران بارداری یکی از مشکلات شایعی است که بسیاری از زنان باردار با آن دستوپنجه نرم میکنند. این اختلال پوستی که با خشکی، خارش و التهاب مشخص میشود، میتواند به دلیل تغییرات هورمونی، ضعف سیستم ایمنی و استرسهای فیزیولوژیکی در این دوره شدت یابد. مدیریت صحیح این وضعیت نهتنها برای راحتی مادر بلکه برای پیشگیری از عوارض پوستی در نوزاد نیز اهمیت دارد.
در این مقاله به بررسی علل، انواع، تفاوت آن با سایر بیماریهای پوستی، و مهمتر از همه، روشهای ایمن درمانی برای اگزما در دوران بارداری خواهیم پرداخت.
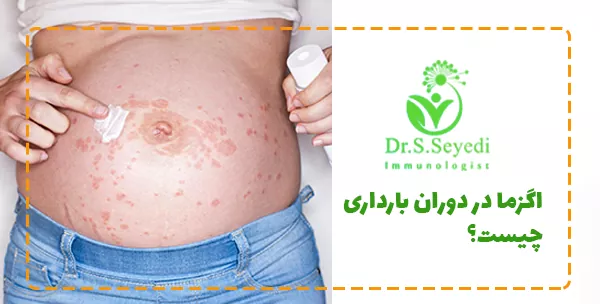
اگزما در دوران بارداری چیست؟
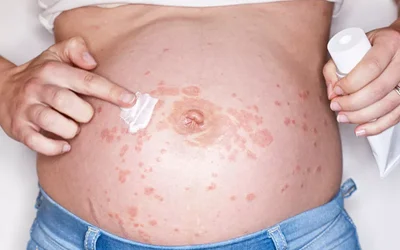
اگزما در دوران بارداری نوعی واکنش التهابی پوست است که با علائمی مانند خشکی، قرمزی، خارش، پوستهپوسته شدن و گاهی ترک یا زخم همراه است. این مشکل ممکن است برای اولینبار در بارداری ظاهر شود یا اگر پیش از بارداری وجود داشته، در این دوران شدت یابد. اگزما شایعترین بیماری پوستی مرتبط با بارداری محسوب میشود و حدود ۵۰٪ از موارد آن در زنانی دیده میشود که پیش از بارداری هرگز دچار اگزما نبودهاند.
انواع اگزما در دوران بارداری
در دوران بارداری، اگزما میتواند به شکلهای مختلفی بروز کند. شناخت انواع اگزما به تشخیص و انتخاب روش درمانی مناسب کمک میکند. در ادامه به انواع شایع اگزما در دوران بارداری اشاره میشود:
۱. درماتیت آتوپیک بارداری
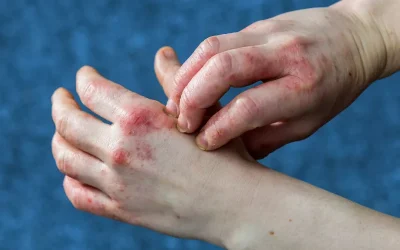
شایعترین نوع اگزما در این دوران اگزمای آتوپیک است. ممکن است مادر پیشزمینهی آتوپی (آلرژی، آسم، تب یونجه) داشته یا نداشته باشد. علائم عمده شامل خارش، خشکی، قرمزی و التهاب در نواحی مختلف پوست است.
۲. پمفیگوئید بارداری (Pemphigoid Gestationis)
گرچه یک بیماری نادر است، اما باید از اگزما افتراق داده شود. این بیماری با تاولهای دردناک در اطراف ناف آغاز میشود و ممکن است به سایر قسمتهای بدن گسترش یابد.
۳. درماتیت تماسی
تماس با مواد حساسیتزا مانند شویندهها، عطرها یا حتی برخی لباسها میتواند باعث تحریک پوست و اگزما شود.
۴. اگزمای ناحیه شکم
در دوران بارداری، پوست شکم بهویژه در سهماهه سوم کشیده شده و خشک میشود. همین موضوع میتواند منجر به خارش شدید و ایجاد بثورات اگزمایی شود.
علائم اگزما در بارداری
علائم ممکن است از فردی به فرد دیگر متفاوت باشد، اما رایجترین نشانهها عبارتند از:
- خشکی و پوستهپوسته شدن پوست
- خارش شدید، گاهی غیرقابل تحمل
- قرمزی و التهاب موضعی
- ترکهای سطحی یا عمیق در پوست
- خونریزی خفیف ناشی از خاراندن
- بروز زخم یا تاول در برخی موارد شدید

چه عواملی باعث بروز یا تشدید اگزما در دوران بارداری میشوند؟
- تغییرات هورمونی: افزایش سطح استروژن و پروژسترون میتواند پاسخهای ایمنی را تغییر داده و باعث التهاب پوستی شود.
- ضعف سیستم ایمنی: بدن برای جلوگیری از رد جنین، پاسخ ایمنی را سرکوب میکند؛ این تغییر ممکن است زمینه را برای بیماریهای التهابی آماده کند.
- خشکی پوست: کاهش رطوبت طبیعی پوست در دوران بارداری پوست را مستعد تحریک و خارش میکند.
- استرس فیزیولوژیکی: بارداری خود عاملی استرسزا است که میتواند موجب تشدید اگزما شود.
- ژنتیک و سابقه خانوادگی: اگر یکی از والدین دچار آلرژی یا اگزما باشد، احتمال بروز آن در مادر بیشتر خواهد بود.
برای اطلاع بیشتر از این عوامل تشدید کننده مطلب عوامل تشدید اگزما را بخوانید.
تفاوت اگزما با سایر بیماریهای پوستی در بارداری
در دوران بارداری، برخی بیماریهای پوستی خاص ایجاد میشوند که ممکن است با اگزما اشتباه گرفته شوند. افتراق آنها اهمیت بالینی دارد:
- (PUPPP): یک اختلال خاص بارداری است که با پلاکهای خارشدار و کهیر مانند ظاهر میشود، معمولاً در سهماهه سوم.
- ICP (کلستاز داخلکبدی بارداری): خارش شدید کف دست و پا که ناشی از اختلال در عملکرد کبد است و اگزمایی نیست ولی علائم مشابه دارد.
- پمفیگوئید بارداری: همانطور که اشاره شد، با تاولهای دردناک و خطر بیشتر برای جنین همراه است.
آیا اگزما روی جنین تأثیر دارد؟
در اغلب موارد، اگزما مستقیماً روی جنین تأثیری ندارد. اما مواردی وجود دارد که در اثر استفاده از داروهای نامناسب یا خارش و زخمهای شدید، خطراتی غیرمستقیم ایجاد میشود:
- عفونتهای ثانویه: اگر زخمها عفونی شوند، ممکن است نیاز به آنتیبیوتیک باشد که انتخاب نوع آن در بارداری اهمیت دارد.
- استفاده از داروهای استروئیدی قوی: در موارد شدید، ممکن است مصرف موضعی یا خوراکی داروهای خاص لازم باشد که باید با احتیاط مصرف شوند تا به رشد جنین آسیب نرسد.
- استرس مادر: خارش مداوم و ناراحتی پوستی میتواند باعث اضطراب و بیخوابی در مادر شود که بهطور غیرمستقیم بر سلامت جنین تأثیر میگذارد.

درمان اگزما در دوران بارداری
درمان اگزما در دوران بارداری نیازمند رویکردی دقیق و ایمن است؛ زیرا هرگونه دارو یا روش درمانی باید هم مؤثر باشد و هم خطری برای جنین نداشته باشد. هدف اصلی درمان، کنترل خارش، کاهش التهاب و پیشگیری از تشدید علائم است. در ادامه، مهمترین روشهای درمان اگزما در دوران بارداری آورده شده است:
۱. مراقبتهای خانگی و سبک زندگی
- استفاده از مرطوبکنندههای بدون بو و مخصوص پوست حساس
- حمامهای کوتاه با آب ولرم، اجتناب از آب داغ
- استفاده از صابونهای ملایم یا (soap-free)
- پوشیدن لباسهای نخی و گشاد
- پرهیز از خاراندن نواحی دچار خارش؛ استفاده از کمپرس سرد برای تسکین
- کنترل استرس با مدیتیشن، یوگا یا فعالیتهای آرامبخش
۲. داروهای موضعی
- کرمها و پمادهای کورتیکواستروئیدی ملایم مانند هیدروکورتیزون، در موارد خفیف تا متوسط، ایمن در نظر گرفته میشوند.
- در موارد شدیدتر، مصرف کوتاهمدت داروهای قویتر فقط با تجویز پزشک مجاز است.
- استفاده از کرمهای مرطوبکننده حاوی سرامید یا اوسرین برای بازسازی سد پوستی
۳. داروهای خوراکی
- آنتیهیستامینها مانند لوراتادین یا سیتریزین معمولاً در بارداری ایمن تلقی میشوند.
- کورتیکواستروئیدهای خوراکی فقط در موارد شدید و با حداقل دوز و مدت مصرف استفاده میشوند.
- مصرف مکملهایی مانند ویتامین D، امگا 3 و روغن گل مغربی با نظر پزشک ممکن است کمککننده باشد.
۴. درمانهای خانگی
- آلوئهورا: خاصیت ضد التهابی و مرطوبکننده دارد.
- روغن نارگیل یا بادام: برای نرم کردن پوست خشک مفید است.
- حمام بلغور جو دوسر: میتواند خارش را تسکین دهد.
- روغنهای ایمن در بارداری: مانند اسطوخودوس برای کاهش اضطراب و خارش
چه زمانی به پزشک مراجعه کنیم؟
اگر علائم زیر وجود داشته باشد، مراجعه فوری به متخصص ضروری است:
- گسترش شدید بثورات یا تاولها
- وجود ترشحات چرکی از نواحی آسیبدیده
- تب همراه با خارش یا زخم
- عدم پاسخ به درمانهای خانگی یا موضعی
- علائم اضطراب، بیخوابی شدید یا اختلال عملکرد روزانه به دلیل خارش
پیشگیری از اگزما در دوران بارداری
اگرچه نمیتوان بهطور کامل از بروز اگزما جلوگیری کرد، اما با رعایت چند نکته میتوان احتمال آن را کاهش داد:
- آبرسانی کافی به بدن با نوشیدن مایعات
- تغذیه غنی از مواد مغذی و ویتامینها
- پرهیز از استفاده از محصولات شیمیایی قوی روی پوست
- مرطوب نگه داشتن پوست بهصورت روزانه
- کنترل بیماریهای زمینهای مانند آلرژی، آسم یا خشکی مزمن پوست
نتیجه گیری
اگزما در دوران بارداری میتواند تجربهای ناراحتکننده و چالشبرانگیز برای مادران باشد، اما با تشخیص بهموقع، درمان ایمن و مراقبتهای پوستی منظم، میتوان این شرایط را بهخوبی مدیریت کرد. همکاری نزدیک با پزشک زنان و متخصص پوست، کلید اصلی در کنترل علائم و تضمین سلامت مادر و جنین است. اگرچه این وضعیت ممکن است مزمن باشد، اما اغلب پس از زایمان بهبود یافته یا کاملاً رفع میشود.



0 Comments